Parodontitele marginale acute sunt inflamații ale parodonțiului marginal cu manifestări simptomatice acute. Inflamațiile mai simple, parodentitele, sunt de două categorii, în funcție de localizarea lor: dacă sunt în vârful rădăcinii dintelui se numesc apicale, iar dacă se află în limita dinte-parodonțiu se numesc marginale. Parodontitele marginale acute sunt inflamații care apar brusc și dureros, evoluția lor este sub 14 zile și sunt localizate la un grup de dinți. Aceste parodontite sunt generate de diferiți factori microbieni, chimico-toxici, termici și traumatici.
Parodontitele marginale acute microbiene sunt determinate de pătrunderea în țesutul parodontal a toxinelor și a unor germeni saprofiți din cavitatea bucală sau din exteriorul cavității bucale. Gravitatea bolii este în funcție de vârstă, sex, conformația dento-maxilară. Parodontitele marginale acute pot avea aspect seros ori purulent, datorită unor germeni ori toxine bacteriene.
Debutul bolii este brusc cu dureri spontane destul de violente, cu înroșiri și iritații ale gingiilor și este împiedicată masticația, iar gingia treptat se acoperă cu depozite datorită igienei precare, gingia începe să sufere, apar sângerări tot mai intense și niște ulcerații care se extind și în parodonțiul de înveliș, cuprinzând un dinte sau un grup de dinți, un maxilar ori ambele maxilare. Parodontita seroasă este sub formă purulentă, duce la formarea de abcese, în care se dezvoltă germenii purulenți.
Abcesele care se dezvoltă în gingie pot ajunge și la os în forma gingivo-osoasă. Abcesul începe prin înroșire, umflare și devine tot mai dureros. După o evoluție de 3-4 zile abcesul devine purulent, eliminând o secreție galben-verzuie, care atacă și dinții din jur. Abcesul este datorat viciilor de igienă buco-dentară, lucrărilor dentare incorecte, care duc la complicații septice, ori leziunilor care se produc la baza cariilor dentare.
În afară de abcesul gingival mai este și abcesul gingivo-osos, în acest caz mucoasa gingivală este ulcerată, concomitent cu osul aferent pungii parodontale și durerile sunt intense, de tip pulsatil, în ritm cardiac, iar dintele afectat de acest tip de abces, capătă o mobilitate mare (se clatină), iar ganglionii submandibulari apar măriți, bolnavul se simte rău și are stări febrile. În acest caz este necesară intervenția medicului stomatolog, în caz contrar, după dureri pesistente de 3-4 zile apare o fistulă prin care se scurge puroiul, iar durerile mai încetează puțin. Fistula trebuie tratată la stomatolog deoarece osul se macină în mod treptat.
Traumatismele în cavitatea bucală asupra mucoasei gingivale și asupra parodonțiului pot fi cauza unor înțepături cu oase fine de la pește, scobitori sau folosirea unei periuțe pentru dinți necorespunzătoare. Pot fi și traumatisme care apar în mod acidental, din sport, căderi, lovire, diferite agresiuni. Aceste traumatisme însoțite de leziuni pot duce la infecții acute, la afectarea învelișului zonei parodontale, luxații dentare, fractura peretelui alveolar, pierderea dintelui.
Parodontitele marginale acute chimico-toxice apar în zona de contact a țesutului parodontal cu diferite substanțe chimice (în locuri de muncă cu noxe), mediul ambiant, noxele au influență asupra aparatului buco-dentar. Aceste parodontite provoacă ulcerații ale părților moi gingivale și chiar așchii osoase din alveola dentară.
Parodontitele marginale termice sunt produse de consumul de alimente calde, fierbinți, care duc la arsuri gingivale destul de grave și care pot determina infecții acute, masticație anevoioasă, ele trebuie tratate la medicul stomatolog, și de cele mai multe ori infecția se tratează mai greu chiar decât la parodontita marginală acută, iar uneori poate apărea chiar o parodontopatie marginală cronică și care provoacă suferință mare.
O altă categorie de parodontite marginale (pe lângă parodontitele margiale acute) sunt și parodontitele marginale cronice. O astfel de parodontită cronică poate avea și o formă mai ușoară, superficială, în care apare inflamația gingiei datorită pietrei dentare (uneori abundentă) ce se formează pe partea anterioară a dinților inferiori.
În cazul parodontitei marginale cronice apar câteva semne distincte: atrofia, hipertrofia, pungi parodontale, retragerea gingivală, mișcarea dinților care cu timpul se agravează și afectează parodonțiul marginal prin țesutul de granulație și chiar puroiul care se formează, iar dacă se apasă cu degetul pe gingia înroșită, acesta se elimină.
Pungile dentare care se formează sunt mai abundente și proeminente în zona în care alimentele masticate traumatizează marginea gingiei. În cazul parodontitei marginale cronice profunde, pe lângă pungi gingivale mai apar și pungi osoase, la început mai superficiale, apoi mai în profunzime și cuprinzând chiar grupe de dinți de pe o arcadă sau de pe cele două arcade.
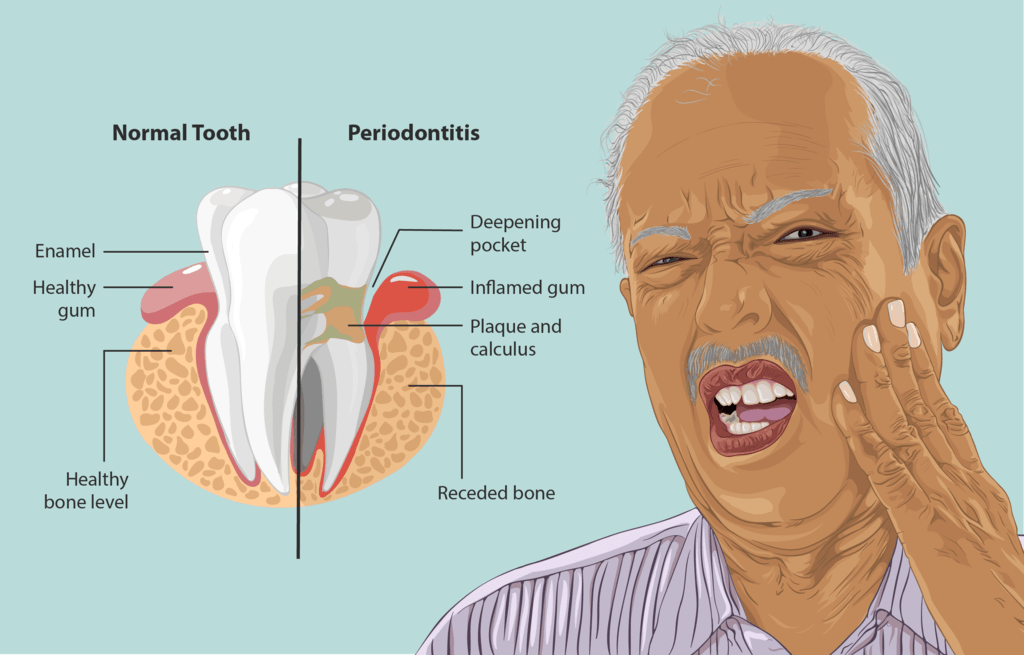
În cazul parodontozei apare atrofierea mucoasei gingivale și astfel se descoperă o porțiune tot mai mare din rădăcinile dentare și care generează dureri. Toate acestea se datorează în primul rând unei igiene bucale necorespunzătoare, unui periaj dentar orizontal (în loc de vertical) și care nu asigură o curățire bună a dinților.
În cazul parodontozei la început se observă o sângerare a gingiilor chiar și în timpul masticației alimentelor, dinții încep să se clatine, iar în timpul periajului dentar apare o jenă și mâncărimi la gingii, care încep să se umfle, se înroșesc și se desprind ușor de pe dinți și apar pungile cu puroi, care se adâncesc treptat, atacă ligamentele de la dinți și astfel ei încep să se clatine, gingiile coboară, iar dinții dezgoliți par mai lungi, iar gura capătă un miros greoi și neplăcut.
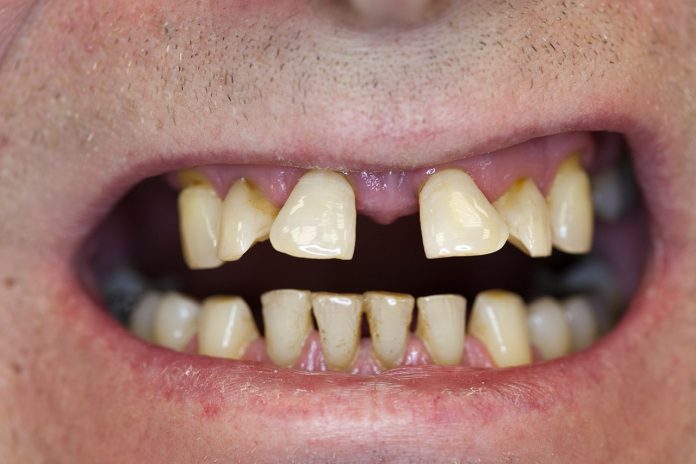
Astfel de dinți nu mai pot fi salvați de medicul stomatolog, ei trebuie extrași, parodontoza afectează nu doar un dinte ci mai mulți dinți. În cazul parodontozei gingia devine albicioasă și împreună cu osul începe să se retragă progresiv și astfel rădăcinile dentare se descoperă tot mai mult.
Parodontoza poate fi cauzată și de diabet, boli digestive, boli ale glandelor cu secreție internă, boli ale vaselor de sânge, boli ale sistemului osos. Parodontoza – boală a adulților – poate să apară chiar din copilărie, cauza fiind reprezentată de obiceiul greșit de a roade unghiile, de a ronțăi creioase, lucrări dentare incorect făcute, astfel gingiile se slăbesc cu timpul și apare parodontoza, datorită traumatizării gingiilor.
Este important să se prevină bolile gingiilor încă din copilărie, printr-o alimentație rațională adecvată, care să nu solicite intens gingiile, o igienă bucală corespunzătoare, să se evite suprasolicitarea dinților și să se pună accentul pe consultul periodic la medicul stomatolog (eventual pentru corectarea unor anomalii dentare și maxilare când este cazul).
În situația evoluției bolii de parodontoză, când nu este tratată la timp, se poate ajunge la o formă de îmbolnăvire parodontală, cu aspect tumoral, numită parodontom și apare urmare a unor factori locali, cum ar fi iritații, igienă bucală necorespunzătoare, tartru, marginile tăioase la carii netratate, lucrări dentare incorecte și care traumatizează țesutul parodontal.
Igiena buco-dentară trebuie să se facă corect, periajul dinților să se facă prin mișcări verticale, nu orizontale, timp de 1-2 minute, chiar și după fiecare masă, apoi să se execute de fiecare dată masajul gingiilor cu ajutorul degetului arătător sau cu degetul mare, timp de 2-3 minute. Important este consumul de fructe proaspete prin mușcarea direct din fructul respectiv, astfel se poate evita gingivita. La pacienții cu boli ale sângelui (leucemia) apar frecvent parodontome, apare mărirea și umflarea gingiilor care acoperă o mare parte a dinților și chiar în întregime.
În general septicemiile duc la leucemie, adică infecția generală a organismului pe calea sângelui. Bolile cardiace – cardiopatiile – pot duce și ele de asemenea la îmbolnăviri parodontale. Tuburările nervoase – epilepsia – ca urmare a ingerării de medicamente de tip hidantoinic, care stimulează inflamația gingivală și acoperă aproape dinții în întregime duc și ele la îmbolnăviri parodontale.
Pentru a avea o dantură sănătoasă și pentru a proteja parodonțiul este necesar periodic un control la medicul stomatolog și când este cazul de aplicat un tratament antiinflamator și care trebuie început printr-un detartraj dentar, care are rol important în inflamația parodontală, stare de igienă buco-dentară și apariția plăcii dentare bacteriene.
Piatra de pe dinți (tartrul dentar) și îndepărtarea sa de pe dinți (detartrajul), se execută de către medicul stomatolog. Tartrul se depune de obicei pe dinții frontali inferiori, pe fața interioară a maxilarului inferior și el reprezintă o combinație de diferite săruri minerale, care se depun în timp pe dinți (chiar și în cazul unei igiene buco-dentare, destul de riguroasă). În cazul unor carii netratate și datorită unei masticații pe o singură parte, piatra se poate depune pe tot maxilarul (și superior și inferior), ajungând să acopere și dinții nefolosiți, ca o crustă pietrificată.
Unii pacienți nu acceptă detartrajul crezând că îndepărtarea pietrei slăbește dinții, părere complet greșită, piatra dentară dăunează, provoacă neajunsuri, cu timpul apar parodontopatii, mai mult ori mai puțin grave și deci căderea dinților. Piatra dentară reține resturile alimentelor, periajul nu se face corect, igiena buco-dentară este compromisă. Piatra dentară se depune atât pe dinții naturali cât și pe lucrări dentare fixe ori mobile.